重症心不全とパーキンソン病という難病を「細胞そのもの」で治す新しい治療法です。
どんな仕組みなのか、いつから使えるのか、未来の医療の可能性までやさしく解説します。
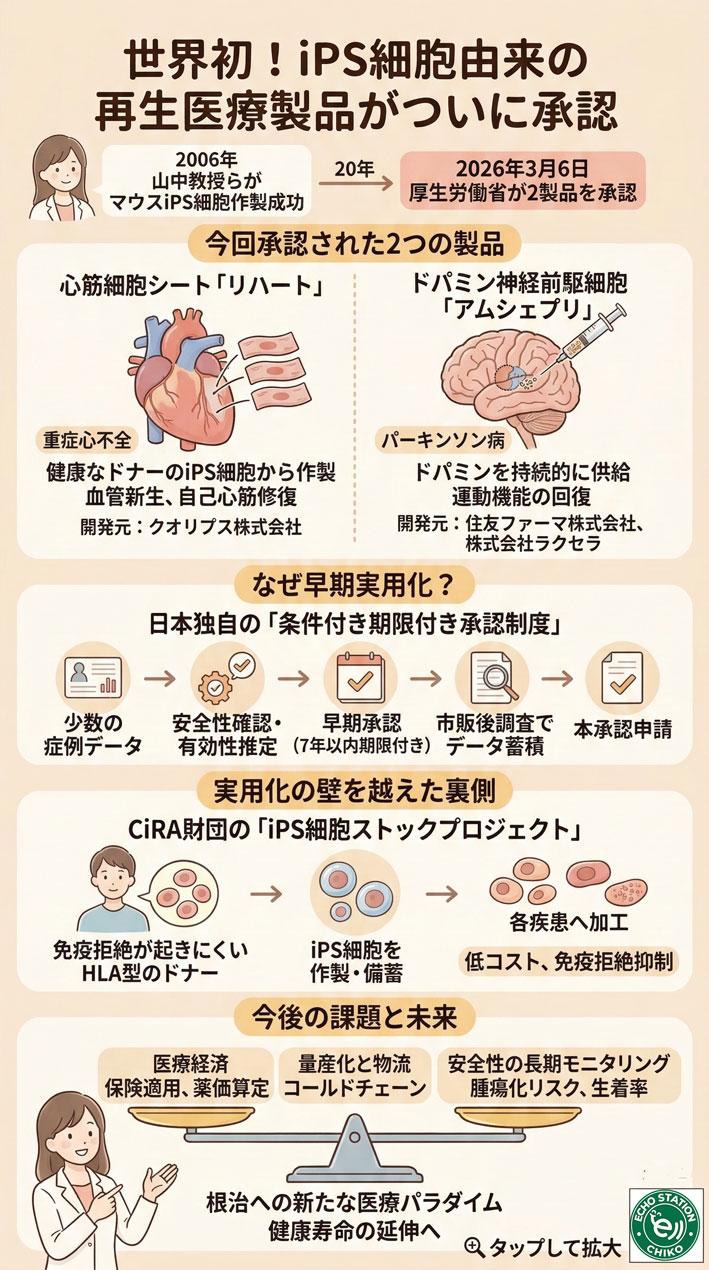
はじめに:世界初のiPS細胞由来「再生医療製品」が日本で承認
2026年3月6日、日本の厚生労働省からとてもうれしいニュースが発表されました。
iPS細胞からつくられた2つの製品が、正式に製造販売の承認をうけたのです。
これはiPS細胞をつかった再生医療製品としては、なんと世界で初めてのことなんですよ。
医療の歴史が大きく変わる、本当にすごい瞬間ですね。
2006年に京都大学の山中伸弥教授らが、iPS細胞をつくることに成功したと発表しました。
それからちょうど20年という大きな節目での快挙です。
「いつか治らない病気が治るようになるかもしれない」
そう言われてきた夢のような技術が、ついに私たちの手の届く「治療」として形になりました。
長い時間をかけて研究を続けてこられた方々の努力を思うと、なんだか胸が熱くなりますね。
これまでは研究室のなかのお話だったものが、いよいよ実際の病院でつかわれるようになります。
私たちのこれからの医療がどう変わっていくのか、一緒にくわしくみていきましょう。
今回承認された2つの画期的な製品とは?対象疾患と仕組み
今回承認された製品は、今までのお薬や手術とはまったく違う働きをします。
これまでの治療は、病気の症状を和らげたり、進行を遅らせたりするものが中心でした。
でも、今回の再生医療製品は「根本から治すこと」をめざしているんです。
病気で傷んでしまった細胞や、うまく働かなくなってしまった細胞がありますよね。
そこに、iPS細胞からつくった元気な新しい細胞を「補充」したり「置き換えたり」します。
そうすることで、失われた体のはたらきを取り戻そうという、とても画期的なアプローチなんです。
今回は、まったく違う2つの病気にむけた製品が承認されました。
それぞれどんな病気で、どのように治療していくのかを順番にお話ししますね。
重症心不全を治療する心筋細胞シート「リハート」

1つ目は「リハート」という名前の製品です。
これはクオリプス株式会社という、大阪大学から生まれた会社が開発しました。
対象となるのは「虚血性心筋症」という、とても重い心不全の患者さんです。
心臓の筋肉に血液がうまく届かなくなり、心臓のポンプのはたらきが極端に落ちてしまう病気です。
少し歩くだけで息が切れたり、横になって眠ることさえ苦しかったりします。
今まで、こうした重い心不全を根本から治すには、心臓移植しか方法がありませんでした。
でも、心臓を提供してくれるドナーの方を待っている間にも、病気はどんどん進行してしまいます。
そこで登場したのが、この「リハート」です。
リハートは、健康な人からあらかじめ提供してもらったiPS細胞をつかいます。
その細胞を、心臓の筋肉の細胞へと変化させて、薄いシート状に加工するんです。
大きさは直径4センチメートルから5センチメートルくらいです。
厚さはわずか約0.1ミリメートルと、とても薄いシートなんですよ。
これをどのようにして治療につかうのでしょうか。
実際の手術では、患者さんの心臓の表面に、このシートを3枚直接貼り付けます。
すると、シートのなかにある心筋細胞が、弱った心臓の動きを物理的に助けてくれます。
さらにすごいのが、このシートから特別な成分が分泌されることです。
その成分が、心臓のまわりに新しい血管をつくるように働きかけます。
血管が新しくできると、栄養や酸素がしっかり届くようになりますよね。
結果として、患者さん自身の弱っていた心臓が、自ら回復していく力を引き出してくれるんです。
実際に患者さんを対象に行われた試験でも、うれしい結果が出ています。
8人の患者さんにシートを移植したところ、安全性が確認されました。
そして、移植した全員に、心臓のはたらきが良くなるなどの症状の改善がみられたそうです。
心臓移植を待つしかなかった患者さんにとって、本当に大きな希望の光になりますね。
パーキンソン病の根治を目指す「アムシェプリ」

2つ目は「アムシェプリ」という名前の製品です。
こちらは、住友ファーマ株式会社と株式会社ラクセラという会社が共同で開発しました。
対象となる病気は「パーキンソン病」です。
脳のなかの特定の神経細胞が減ってしまうことで、体の動きに障害がでる指定難病です。
手足がブルブルと震えたり、筋肉がこわばって歩きにくくなったりします。
進行すると、車椅子での生活や寝たきりになってしまうこともあります。
パーキンソン病は、脳内で「ドパミン」という物質が足りなくなることが原因です。
そのため、今まではドパミンを補うお薬をのむ治療が一般的でした。
でも、このお薬には大きな悩みの種がありました。
長くのみ続けていると、だんだんとお薬の効いている時間が短くなってしまうんです。
1日のなかで、体が動く時間と動かない時間が波のようにやってくるようになります。
患者さんにとっては、いつ体が動かなくなるか分からない不安と常に戦わなければなりません。
アムシェプリは、この根本的な原因に直接アプローチします。
リハートと同じように、健康な人のiPS細胞から「神経の元になる細胞」をつくります。
そして、その細胞を専用の細い針のような道具をつかって、患者さんの脳のなかに直接注射します。
脳のなかに移植された細胞は、そこでしっかりと成長し、定着します。
定着した細胞が、足りなくなっていたドパミンを脳のなかでずっと分泌し続けてくれるんです。
つまり、外からお薬で補うのではなく、自分の頭のなかでドパミンをつくり出せるようになるということです。
今までの臨床試験では、とても明るいデータが報告されています。
評価の対象となった6人の患者さんのうち、4人で運動機能の明らかな改善がみられました。
しかも、その効果はお薬のように一時的なものではありません。
長期間にわたって症状が安定し、根本的な回復につながると期待されています。
毎日のお薬の時間を気にせず、自由に体を動かせるようになる未来が、もうすぐそこまで来ています。
早期実用化を支えた日本の「条件付き期限付き承認制度」
ここまで読んで、「なんで日本で世界初の承認がおりたの?」と疑問に思った方もいるかもしれません。
実は、日本が世界に先駆けて承認できたのには、大きな理由があります。
それは、日本特有の「条件付き期限付き承認制度」という仕組みがあるからです。
少しむずかしい言葉ですが、分かりやすく説明しますね。
通常、新しいお薬を世に出すためには、とても長い時間と莫大なお金がかかります。
何千人という患者さんにご協力いただいて、何年もかけて効果と安全性をたしかめる必要があります。
でも、再生医療のように「生きた細胞」をつかう治療は、ふつうのお薬とはまったく違います。
工場で化学合成するお薬と違って、細胞は生き物なので、完全に同じものを大量につくるのがむずかしいんです。
それに、手術をともなう治療なので、何千人もの患者さんを集めてテストをするのは現実的ではありません。
そこで、国が新しいルールをつくりました。
「安全性がしっかりと確認できていて、効果もありそうだ」
少人数のデータでも、そのように予測できる段階であれば、まずは早く承認を出そうという仕組みです。
ただし、無条件にいつまでも売っていいわけではありません。
今回のリハートとアムシェプリも、「承認から7年以内」という期限が決められています。
いわば、仮の免許のような状態ですね。
この7年の間に、実際に治療を受けた患者さんのデータをしっかりと集めなければなりません。
リハートであれば75人、アムシェプリであれば35人の患者さんの詳しいデータが必要です。
そして、その結果をもって、もう一度正式な本承認の申請をするという厳しいルールが課せられています。
もし効果が証明されなければ、承認は取り消されてしまいます。
でも、この制度のおかげで、一刻も早く新しい治療を必要としている患者さんに、はやく治療を届けることができるんです。
画期的な治療を待ち望む患者さんにとって、とても素晴らしい制度ですよね。
実用化の壁を越えた裏側:CiRA財団の「iPS細胞ストック」
再生医療が世に出るまでには、制度のほかにも、もうひとつ大きな壁がありました。
それは「お金と時間」の問題です。
iPS細胞の治療と聞くと、「自分の細胞からつくってもらえる」とイメージする方が多いのではないでしょうか。
確かに最初はそうでした。
患者さん自身の血液や皮膚からiPS細胞をつくり、それを目的の細胞に育てて移植する。
これが理想的なオーダーメイド医療です。
でも、この方法には致命的な欠点がありました。
1人の患者さんのために細胞を一からつくるには、数千万円から1億円近いお金がかかってしまうんです。
さらに、細胞を育てて安全性をたしかめるまでに、半年から1年という長い時間がかかります。
これでは、一部のお金持ちの人しか治療を受けられませんし、急いで治療が必要な病気には間に合いません。
「どうすれば、もっと安く、早く、みんなに治療を届けられるだろうか」
その壁を打ち破ったのが、京都大学にある「iPS細胞研究財団(CiRA財団)」です。
彼らが進めているのが「iPS細胞ストックプロジェクト」という取り組みです。
考え方はとてもシンプルです。
あらかじめ健康な人からiPS細胞をつくって、安全性を確認したうえで、凍らせて保存(ストック)しておくんです。
そして、必要なときにそのストックを取り出して、治療につかいます。
でも、他人の細胞を体に入れると「拒絶反応」という強いアレルギーのような反応が起きてしまいますよね。
臓器移植のときに起きるのと同じ問題です。
そこで財団は、拒絶反応が起きにくい特殊な血液型(HLA型といいます)を持つ人を探し出しました。
その特別な細胞をストックしておくことで、多くの人に拒絶反応のリスクを減らして移植できるようにしたのです。
今ではさらに技術が進んでいます。
遺伝子を少しだけ編集して、誰にでも拒絶反応を起こさずに移植できる「ユニバーサル細胞」というすごい細胞の研究も進んでいます。
今回承認された2つの製品も、このストックされた他人の細胞を材料としてつかっています。
あらかじめ用意された細胞をつかうことで、費用を大幅に下げて、必要なときにすぐに治療を始められるようになりました。
見えないところで日本の再生医療を支えてくれている、とても心強いプロジェクトですね。
iPS細胞治療の普及に向けた今後の課題と未来

世界初の承認という素晴らしいニュースですが、これでゴールではありません。
私たちが当たり前のようにこの治療を受けられるようになるには、これから乗り越えるべき課題がいくつかあります。
一番みなさんが気になっているのは、やっぱり「費用」のことですよね。
細胞のストックをつかってコストを下げたとはいえ、生きた細胞を扱う治療は、まだまだ高額です。
特別な施設で、熟練した技術者が、チリひとつない環境で細胞を育てなければなりません。
今秋ごろにリハートが一般向けに販売される予定ですが、そのときに「公的医療保険」が適用されるかどうかが最大の注目ポイントです。
もし保険が適用されれば、「高額療養費制度」などをつかうことで、私たちが窓口で支払う負担はぐっと減ります。
国がこの画期的な治療の価値をどう評価し、値段(薬価)をいくらに設定するのか。
今後のニュースに注目しておきたいですね。
もうひとつの課題は、「細胞の運び方」です。
お薬なら常温でトラックに乗せて運べますが、生きた細胞はそうはいきません。
品質を保つために、マイナス何十度という極端に冷たい温度をキープしたまま、病院の手術室まで運ぶ必要があります。
これを安全に、日本中どこへでも届けられる仕組み(コールドチェーンといいます)を整えることが急がれています。
そして最後に、一番大切なのが「長期的な安全性」です。
iPS細胞は無限に増える力を持っているため、体内で予想外の増え方をして腫瘍になってしまわないか、という懸念がずっとありました。
今までの試験では安全性が確認されていますが、5年後、10年後どうなるかは、まだ誰も分かりません。
だからこそ、治療を受けた患者さんを長く、丁寧に見守っていくことがとても大切です。
課題はありますが、どれも一つずつクリアしていけるものばかりです。
これからの医療の発展が、ますます楽しみになりますね。
読者の疑問にお答えします!Q&A
ここまで読んでいただいて、いくつか疑問に思ったこともあるかもしれません。
みなさんからよく出そうな疑問を、Q&A形式でまとめてみました。
おさらいも兼ねて、ぜひ読んでみてくださいね。
- Q:いつから一般の病院で治療を受けられるの?
- A:今はまだ正式な承認が出たばかりで、すぐに近所の病院で受けられるわけではありません。まずは限られた専門の病院からスタートする予定です。心不全のリハートは、今秋ごろの販売開始をめざして準備が進められています。アムシェプリについても、順次体制が整っていく予定です。
- Q:治療費はいくらくらいかかるの?
- A:具体的な金額は、これから国が話し合って決めます。とても高度な技術をつかうため、もともとの値段は高額になる可能性があります。しかし、公的医療保険が適用されれば、高額療養費制度などによって私たちの自己負担額は一定の金額に抑えられるはずです。詳しい値段が決まるのを待ちましょう。
- Q:自分の細胞をつかって治療するの?
- A:いいえ、今回は自分の細胞はつかいません。あらかじめ健康なボランティアの方からつくって、安全を確認して保存しておいた「他人のiPS細胞」をつかいます。これにより、オーダーメイドでつくるよりも何倍も早く、そして安く治療を提供できるようになりました。
- Q:拒絶反応は起きないの?
- A:他人の細胞をつかうため、まったくゼロではありません。しかし、拒絶反応が起きにくい特殊なタイプの細胞を選んでつかっているため、リスクはかなり抑えられています。また、治療の際には免疫を抑えるお薬も一緒につかうことで、細胞がしっかり体になじむようにコントロールされます。
- Q:ほかの病気への応用は進んでいるの?
- A:はい、進んでいます!今回は心不全とパーキンソン病でしたが、ほかにも目の病気(加齢黄斑変性など)や、脊髄損傷、関節の病気など、さまざまな病気にむけたiPS細胞の臨床試験が進んでいます。今回の承認をきっかけに、ほかの病気の研究もさらにスピードアップすることが期待されています。

まとめ
いかがでしたか?
今回は、日本で世界で初めて承認されたiPS細胞由来の再生医療製品についてお話ししました。
病気になって失われた機能を、新しい細胞でよみがえらせる。
症状を和らげるだけでなく、根本から治す「根治」をめざす治療は、これからの医療の常識を大きく変えていくはずです。
20年前に研究室で生まれた小さな細胞が、ついに私たちの社会で実際につかわれようとしています。
もちろん、費用や長期的な安全性など、見守るべき課題はあります。
でも、これからの7年間で実際の現場から集められるデータが、それらの不安をきっと希望に変えてくれるでしょう。
「治らない病気」という言葉が、この世からなくなる日が来るかもしれない。
私たちの健康寿命がもっともっと延びて、笑顔で過ごせる時間が増えるかもしれない。
そう思うと、なんだかとても前向きな気持ちになれますよね。
これからも、この素晴らしい日本の技術の進化を、一緒に見守っていきましょう。
最後まで読んでいただき、ありがとうございました!
未来の医療を知った夜は、体にやさしい一滴を。内側から整える習慣
iPS細胞のニュースって、
「未来はきっと良くなる」って希望をくれる一方で、
じゃあ今の私は、自分の体に何をしてあげられるんだろうって考えさせられませんか。
最先端の治療は研究者に託して、
私たちが今日できるのは、毎日の“選択”を少しだけやさしくすること。
たとえば、いつもの食事にほんの一滴。
太陽をたっぷり浴びて育った植物から生まれたオイルを取り入れるだけで、
体が「大切にされている」って静かに喜ぶ感覚があります。
派手じゃないけど、
未来の自分を信じて、今の自分をいたわる。
それって、すごく女子力が高い選択だと思うんです。
「健康のために頑張る」じゃなくて、
“自分を愛でる習慣”として続けられるものを選びたい人に、そっとおすすめしたい一品です。





![[商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。] [商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。]](https://hbb.afl.rakuten.co.jp/hgb/51260b9d.9ac909b6.51260b9e.5fd7a35c/?me_id=1282901&item_id=10437068&pc=https%3A%2F%2Fthumbnail.image.rakuten.co.jp%2F%400_mall%2Fohisama2525%2Fcabinet%2F03324387%2F19402566_0.jpg%3F_ex%3D240x240&s=240x240&t=picttext)







